グラム陰性菌とは?定義・構造・グラム染色、LPS(エンドトキシン)と抗生物質耐性
グラム陰性菌の定義・構造・グラム染色法、LPS(エンドトキシン)と抗生物質耐性のメカニズムを図解と最新知見でわかりやすく解説。
グラム陰性菌とは、グラム染色でクリスタルバイオレット色素を保持せず、脱色後にカウンターステイン(サフラニン)で赤~ピンク色に染まる細菌のグループを指します。グラム染色は、細胞表面の構造的な違いに基づいて細菌を2群に分ける簡便な染色法であり、臨床検査や基礎研究で広く用いられます。
グラム染色の原理
標準的なグラム染色は、(1)クリスタルバイオレットで一次染色、(2)ヨウ素液で固定(複合体形成)、(3)アルコールやアセトンで脱色、(4)サフラニンで再染色する、という手順です。グラム陽性菌は厚いペプチドグリカン層によりクリスタルバイオレット–ヨウ素複合体が保持されるため紫色を示しますが、グラム陰性菌は薄いペプチドグリカン層と外膜のため複合体が洗い流され、サフラニンで赤く染まります。
細胞構造(グラム陰性菌の特徴)
- 外膜(outer membrane): 二重層のうち外側の膜で、リポ多糖(LPS)を豊富に含む。毒性や抗原性に関与する。
- ペプチドグリカン層: グラム陽性菌に比べて薄く、細胞壁の内側に位置する。
- ペリプラズム(細胞間隙): 外膜と内膜の間の空間で、各種酵素(例:β-ラクタマーゼ)や輸送タンパク質が存在する。
- 内膜(細胞膜): 細胞の代謝やエネルギー産生を担う。
これらの構造は、グラム陰性菌の物理的・化学的特性、例えば抗生物質の浸透性や免疫応答の誘導に直結します。細菌の細胞壁の違いは、グラム染色だけでなく薬剤反応性の理解にも重要です。
LPS(リポポリサッカライド)とエンドトキシン活性
リポポリサッカライド(LPS)は外膜の主要構成成分で、概ね3部位に分かれます:脂質A(Lipid A)、コア多糖、O抗原。中でも脂質Aがエンドトキシン(内毒素)としての活性を持ち、ヒトでは免疫系を強く刺激します。LPSが放出されると、自然免疫反応の受容体(例:TLR4)に結合して、サイトカインを産生させ、免疫系を活性化します。その結果、局所的あるいは全身性の炎症反応を引き起こし、重篤な場合は敗血症やショックに至ることがあります。
抗生物質耐性の主な仕組みと臨床的影響
グラム陰性菌は以下のメカニズムで抗生物質に対する耐性を示しやすい傾向があります:
- 外膜による物理的バリア:多くの薬剤は外膜やポリンを通過しにくく、薬剤の到達が阻害される。
- ポリン変化や欠失:薬剤通過孔(ポリン)の変異や発現低下により取り込みが減少する。
- エフラックスポンプ(排出ポンプ):薬剤を能動的に細胞外へ排出することで有効濃度が下がる。
- 酵素による分解・修飾:ペニシリナーゼや拡張スペクトラムβ-ラクタマーゼ(ESBL)、カルバペネマーゼなどが薬剤を不活化する。これらの酵素はペリプラズムに局在することが多い。
- 獲得遺伝子の水平伝播:プラスミドやトランスポゾンにより耐性遺伝子が他株に広がる。
これらの性質のため、治療の選択肢が限られ、複数薬剤耐性(MDR)や多剤耐性株(例:ESBL産生大腸菌、CRE:カルバペネム耐性腸内細菌科、薬剤耐性Pseudomonas aeruginosa)による感染は重大な臨床問題です。
代表的なグラム陰性菌と臨床意義
- 腸管病原菌:Escherichia coli(敗血症、尿路感染)、Salmonella、Shigella
- 非腸管グラム陰性:Pseudomonas aeruginosa(院内感染、免疫抑制患者で重症化)、Klebsiella pneumoniae(肺炎、尿路感染)
- 球菌状グラム陰性:Neisseria meningitidis(髄膜炎)、Neisseria gonorrhoeae(淋菌感染)
診断・検査上の注意点と治療の考え方
グラム染色は迅速な初期診断に有用ですが、すべての微生物が明瞭に染まるわけではありません(例:マイコバクテリア、スピロヘータは染まりにくい、またMycoplasmaは細胞壁を持たない)。また、LPSは細胞破壊により放出されるため、抗菌薬治療開始時に短期的に炎症反応が増強することがある点にも留意が必要です。
治療では、薬剤感受性試験に基づく適切な抗菌薬選択、場合によっては薬剤の組み合わせ療法、院内感染対策、抗菌薬適正使用(antimicrobial stewardship)が重要です。LPSを標的とする薬剤としては、多くの薬が効きにくい場合に用いられるポリミキシン系(コリスチンなど)があり、LPS結合能が治療上の意義を持ちますが、副作用も強いため注意が必要です。
まとめ
グラム陰性菌は、外膜と薄いペプチドグリカン、LPSを持つ構造が特徴であり、これらがグラム染色の結果や免疫応答、抗生物質への感受性に深く影響します。臨床的には敗血症の原因となり得るほか、耐性化が進んでいるため適切な検査・治療戦略と感染対策が不可欠です。

グラム陽性菌と陰性菌は、主に細胞壁の構造によって区別されます。
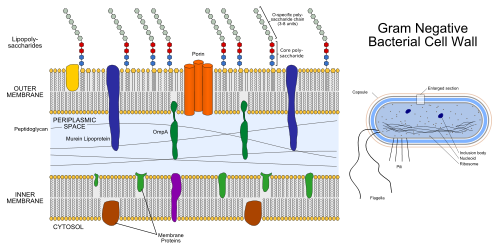
グラム陰性菌の細胞壁構造
質問と回答
Q: グラム陰性菌とは何ですか?
A:グラム陰性菌とは、染色時にクリスタルバイオレット色素を保持しないタイプの細菌のことです。
Q: グラム染色検査で、グラム陰性菌はどのように同定されますか?
A:グラム染色検査では、クリスタルバイオレット色素の後にサフラニンという対比染料を加えます。これにより、すべてのグラム陰性菌が赤やピンクに着色されます。
Q: なぜグラム陰性菌はグラム染色テストで赤やピンクに染まるのですか?
A: グラム陰性菌が赤やピンクに染まるのは、外膜がクリスタルバイオレット色素の浸透を阻止するためです。
Q: グラム陰性菌が抗生物質に対して耐性があるのはなぜですか?
A:グラム陽性菌に比べ、グラム陰性菌は細胞壁が比較的不透過性であるため、抗生物質に対する抵抗力が強いとされています。
Q: グラム陰性菌のリポポリサッカライド層はどのような意味があるのですか?
A:グラム陰性菌のリポポリサッカライド(LPS)層は、ヒトの自然免疫反応を引き起こし、サイトカイン産生や免疫系の活性化をもたらすので重要です。
Q: LPSによって引き起こされるサイトカイン産生は、ヒトではどのような結果になるのでしょうか?
A:ヒトにおいてLPSが引き金となってサイトカインが産生された結果、炎症が起こります。
Q: グラム染色検査の有用性について教えてください。
A: グラム染色検査は、細菌の細胞壁の構造の違いに基づいて、2種類の異なる細菌を分類するのに有用です。
百科事典を検索する