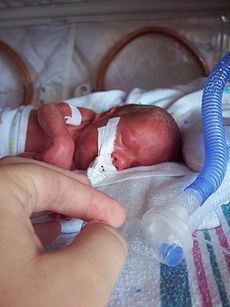
早産とは、通常の妊娠期間が終了する前に赤ちゃんが生まれることです。人間の場合、妊娠は通常約9カ月間続きます。平均的な妊娠期間は266日です。
妊娠37週(最終月経から計算)以前に生まれた赤ちゃんを早産といいます。アメリカでは、赤ちゃんの約12%が未熟児として生まれています(8人に1人の割合です)。2003年には49万人以上の未熟児が誕生しています。
世界の未熟児の割合はもっと難しい。発展途上国では、これらの赤ちゃんに対する専門的な医療が行われていないことが多いのです。そのため、実際の妊娠期間がどの程度だったのかを知ることが難しいのです。そのため、世界保健機関(WHO)では、代わりに低出生体重児の割合を記録しています。2000年に開発途上国で生まれた赤ちゃんの16.5%が低体重児でした。この低体重児出産の3分の1は、早産が原因だと言われています。
早産の分類(妊娠週数による)
- 極早産(extremely preterm): 妊娠28週未満
- 超早産(very preterm): 妊娠28週〜31週6日
- 中等度〜重度早産(moderate to late preterm): 妊娠32週〜36週6日(うち34〜36週をlate pretermと呼ぶことが多い)
妊娠週数が早いほど、合併症や死亡リスクが高くなります。妊娠週数の算出は最終月経(LMP)や妊娠初期の超音波検査で行いますが、超音波による推定のほうが正確です。
主な原因・誘因
早産には原因が明確な場合(医療的に分娩を早める必要があった場合)と、自然に陣痛や破水が起きる場合(自然早産)があります。代表的な要因は次のとおりです。
- 既往歴: 過去に早産の経験があると再発リスクが高くなります。
- 多胎妊娠: 双子・三つ子などは早産になりやすい。
- 子宮・頸管の異常: 頸管無力症や子宮奇形など。
- 感染症: 腟や尿路、子宮内感染(例:細菌性膣症、尿路感染)が誘因になることがあります。
- 妊娠合併症: 妊娠高血圧症候群、胎盤早期剥離、胎児発育不全などで早めに分娩することがある(医療的早産)。
- 生活習慣・社会的因子: 喫煙、薬物乱用、極度のストレス、低栄養、若年・高年の妊娠、短い妊娠間隔など。
早産で起こりうる合併症(新生児)
- 呼吸障害: 肺が未熟で肺サーファクタント不足から呼吸窮迫症候群(RDS)を起こしやすい。
- 感染症リスクの増加: 免疫が未熟なため敗血症などにかかりやすい。
- 消化器の障害: 腸壊死(NEC)など。
- 脳出血: 脳室周囲白質軟化や頭蓋内出血(特に極早産でリスクが高い)。
- 慢性肺疾患: 低酸素や人工呼吸器管理に伴う慢性肺疾患(bronchopulmonary dysplasia)。
- 発達障害・長期的な影響: 学習障害、運動機能障害(脳性まひ)、視力や聴力の問題などが増える可能性があります。
母体のリスク
早産は母体にも影響します。分娩に伴う出血や感染、産後の回復が遅れることがあります。また、医療的な早産(母体や胎児の状態により分娩を早める場合)は、元の病気の管理が必要です。
予防と管理
すべての早産を防げるわけではありませんが、リスクを下げたり早期発見・対処する方法があります。
- 定期的な妊婦健診: 感染や妊娠高血圧症候群、胎児発育などを早期に発見する。
- 感染の治療: 腟感染や尿路感染の早期治療。
- 生活習慣改善: 禁煙、適切な栄養、ストレス対策。
- 頸管長の評価と対処: 早期に頸管が短くなる(短頸管)場合は、プロゲステロン投与や頸管縫縮術(シロッカー法)を検討することがあります。
- プロゲステロン療法: 過去に早産歴がある場合や短頸管がある場合に有効とされることがあります(医師と相談)。
- 妊娠間隔の適正化: 妊娠間隔が短いと早産リスクが高まるため、適切な間隔を空けることが推奨されます。
早産が迫ったときの病院での対応
- 子宮収縮抑制(トコリシス): 数日間の延長を目的に用いられる薬剤。ただし長期的有益性は限定的です。
- 抗肺成熟療法(ステロイド投与): 妊娠24〜34週などで分娩が差し迫った場合、胎児の肺成熟を促し新生児の合併症を減らすために用いられます。
- マグネシウム硫酸: 早産(特に<32週)で神経保護を目的に投与されることがあります。
- 抗生物質とGBSスクリーニング: 早期破水(PROM)や母体の感染リスクに応じた抗生物質投与、分娩時のグループB溶連菌(GBS)対策など。
- 新生児集中治療(NICU): 出生後の呼吸管理、保温、栄養管理、感染管理などを行います。
予後とフォローアップ
予後は主に出生時の妊娠週数と出生体重に依存します。妊娠週数が深刻に早いほど短期的・長期的合併症のリスクが高くなります。早産児は発達評価や聴覚・視覚の定期検査、必要に応じたリハビリや療育が重要です。
統計と国際的状況
- 提示したように、アメリカではおおむね12%前後の早産率が報告されています(年代によって変動)。
- WHOの推定では、世界では年間約1500万件前後の早産(あるいは年間およそ10%前後)とされ、国や地域によって大きく異なります。低・中所得国では早産やその合併症による新生児死亡率が高い傾向があります。
- 低出生体重(2,500g未満)と早産は重なることが多く、特に発展途上国では低出生体重の割合を用いて早産の影響を評価することがあります(元の文章で述べられているように、2000年のデータでは開発途上国で生まれた赤ちゃんの約16.5%が低出生体重で、そのうち約3分の1が早産に起因するとされていました)。
妊婦・家族へのアドバイス(簡潔)
- 妊娠中は定期受診を欠かさないこと。
- 異常な腹痛・規則的な子宮収縮・性器出血・突然の羊水の流出などがあれば直ちに受診すること。
- 喫煙や薬物は早産リスクを高めるので中止すること。必要なら医療機関で支援を受ける。
- 過去に早産があった場合や不安がある場合は担当医と予防策(プロゲステロン、頸管評価など)について相談する。
早産は原因が多岐に渡り、単一の対策で完全に防げるものではありません。早期の妊婦健診とリスク因子への対処、必要時の適切な病院対応が、赤ちゃんの長期予後を改善する上で重要です。