下垂体は、内分泌系の重要な部分です。下垂体は、目の間の脳の底部にあり、同じく腺である視床下部に付着しています。下垂体は、ホルモンを分泌して体のさまざまな機能を制御するため、しばしば「マスター内分泌腺」と呼ばれます。
位置と構造
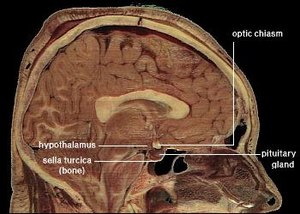
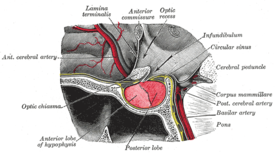
下垂体は脳の底部、蝶形骨のくぼみ(トルコ鞍)に収まっており、視床下部と下垂体茎(下垂体柄、infundibulum)でつながっています。形態的には主に下垂体前葉(前葉)と下垂体後葉(後葉)に分かれ、種によっては中葉(中間葉)も認められます。前葉は内分泌細胞の塊で構成され、後葉は主に視床下部からの神経線維が終末を作る神経組織です。
視床下部との連携(制御機構)
下垂体は単独で働くわけではなく、視床下部の強い支配を受けています。視床下部の神経分泌細胞は、下垂体茎を通して前葉に放出因子(放出ホルモンや抑制ホルモン)を送り、前葉ホルモンの産生・分泌を調節します。後葉に関しては、オキシトシンやバソプレシン(抗利尿ホルモン:ADH)は視床下部で産生され、神経軸索を通って後葉に蓄えられ、必要時に放出されます。
主要なホルモンとその役割
下垂体は多様なホルモンを分泌し、全身の恒常性維持に関与します。代表的なものは次の通りです。
- 前葉のホルモン
- 成長ホルモン(GH、ソマトトロピン)— 成長促進、代謝調節
- 甲状腺刺激ホルモン(TSH)— 甲状腺を刺激して甲状腺ホルモン分泌を促す
- 副腎皮質刺激ホルモン(ACTH)— 副腎皮質を刺激してコルチゾール等を分泌させる
- プロラクチン(PRL)— 乳腺の発達と乳汁産生を促進
- 卵胞刺激ホルモン(FSH)・黄体化ホルモン(LH)— 生殖機能(卵巣・精巣の機能)を調整
- (中葉に由来する場合)メラノサイト刺激ホルモン(MSH)— 皮膚色素沈着などに関与(人では限定的)
- 後葉のホルモン
- バソプレシン(ADH、抗利尿ホルモン)— 腎臓での水の再吸収を促進し、体液量・浸透圧を調節
- オキシトシン— 子宮収縮や授乳時の乳汁射出を促進、社会的行動にも関連
臨床的意義(疾患と症状)
下垂体の機能異常は、ホルモンの過剰や欠乏として現れ、全身に影響します。主な疾患は次の通りです。
- 下垂体腺腫(良性の腫瘍)— ホルモン過剰(例:プロラクチノーマ)や周囲組織圧迫による症状(視野障害など)を引き起こす。
- 過剰症の例:
巨大症・先端巨大症(GH過剰)、クッシング病(ACTH過剰)、高プロラクチン血症(PRL過剰)など。 - 欠乏症の例:
下垂体機能低下症(成長障害、性機能低下、甲状腺機能低下など)、尿崩症(ADH不足により多飲多尿)など。 - 下垂体壊死(下垂体卒中、pituitary apoplexy)— 急激な頭痛、意識障害などを起こすことがある。
診断と治療の概略
診断は血中ホルモン測定、刺激・抑制試験、画像検査(MRIが標準)などで行います。治療は原因とホルモン異常の種類によって異なり、以下が一般的です。
- 薬物治療:プロラクチン腺腫にはドーパミン作動薬、GH過剰にはソマトスタチン類似薬など。
- 外科的摘出:腫瘍が原因であれば経蝶形骨的手術(経鼻的内視鏡手術)が行われることが多い。
- 放射線療法:薬物や手術で十分に制御できない場合や補助的に使用。
- ホルモン補充療法:下垂体不全では不足するホルモンを補う治療が必要。
まとめ
下垂体は身体の成長・代謝・生殖・水分バランスなど多くの生命機能を統合的に調節する重要な腺です。視床下部との密接な連携によって正確なホルモン調節が行われており、その機能異常は全身的な症状を引き起こします。疑わしい症状がある場合は内分泌専門医による評価が望まれます。