もう一つ、糖尿病とは関係のない病気として、不眠症という病気があります。
糖尿病とは
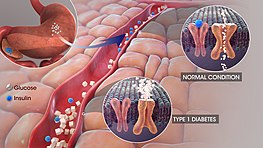
糖尿病は、人の血液中のインスリンというホルモンが不足していることに起因する状態、または体が生成するインスリンの使用に問題がある場合(インスリン抵抗性)です。名前が似ている別の病気がありますが、それらは直接的には関係していません。一般に「糖尿病」というと、血糖(血液中のブドウ糖)を適切にコントロールできない慢性的な状態を指します。糖尿病の人は「糖尿病患者」と呼ばれます。
ブドウ糖とインスリンの基本
ブドウ糖は、スーパーなどで売っている白い砂糖と同じものではありません。ブドウ糖は、私たちの体がエネルギー源として利用する天然の炭水化物です。市販の砂糖(ショ糖)はブドウ糖と異なる成分を含みますが、食品から摂る糖質は最終的にブドウ糖として血液中に現れます。高い濃度のブドウ糖は清涼飲料水や果物に含まれています。
血液中のブドウ糖濃度は、いくつかのホルモンによって調整されます。ホルモンとは、細胞から他の細胞へメッセージを送る体内の化学物質です。インスリンは膵臓で作られるホルモンで、食事によって上昇した血糖を細胞に取り込ませ、エネルギーとして使わせる役割があります。細胞がすぐに使わない余分なグルコースは、一部がグリコーゲンとして肝臓や筋肉に貯蔵されます。食事を摂っていないときは、これらの貯蔵が分解されて血糖を維持します。
糖尿病の種類
- 1型糖尿病:膵臓のインスリン産生細胞が自己免疫などで破壊され、インスリンがほとんど作れなくなるタイプ。若年発症が多く、インスリン注射が必須になります。
- 2型糖尿病:インスリン抵抗性とインスリン分泌の相対的不足が組み合わさって起きる最も一般的なタイプ。生活習慣(肥満、運動不足、食習慣)や遺伝的要因が関与します。
- 妊娠糖尿病:妊娠中に発見される高血糖の状態。出産後に改善することもありますが、将来的に2型糖尿病のリスクが上がります。
主な症状
糖尿病の症状は初期には気づきにくいことがありますが、代表的なものは次のとおりです:
- 頻尿、特に夜間の多尿
- 強い喉の渇き(口渇)
- 原因不明の体重減少や、疲れやすさ
- 傷が治りにくい、皮膚や膀胱の感染を繰り返す
- 視力のぼやけ(高血糖による)やしびれ・感覚異常(神経障害)
診断・検査
診断は血糖値やヘモグロビンA1c(HbA1c)などの検査結果をもとに行われます。主な検査は:
- 空腹時血糖値
- 随時血糖値(食後血糖)
- 経口糖負荷試験(OGTT)
- HbA1c(過去2〜3か月の平均血糖を反映)
基準値を超える場合に糖尿病と診断されますが、検査は医師の判断で繰り返し行われることがあります。
治療法
糖尿病の治療は主に次の3本柱です:
- 食事療法:バランスの良い食事、総エネルギーの適正化、食後高血糖を避けるための炭水化物の取り方の工夫。
- 運動療法:有酸素運動や筋力トレーニングはインスリン感受性を改善し、血糖コントロールや体重管理に有効です。
- 薬物療法:経口血糖降下薬(例:ビグアナイド、SU薬、SGLT2阻害薬など)やインスリン注射。患者の病態や合併症、生活状況に応じて選択されます。
近年は持続血糖測定(CGM)やインスリンポンプなどのデバイスを利用した詳細な血糖管理も普及しています。治療の目標は個々の患者ごとに設定され、低血糖を避けつつ合併症の発症・進行を防ぐことです。
合併症
長期に高血糖が続くと、次のような合併症が起こりやすくなります:
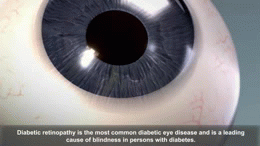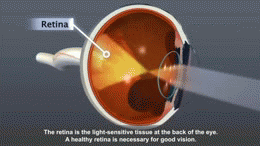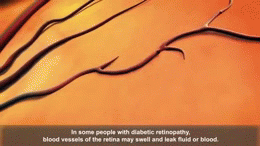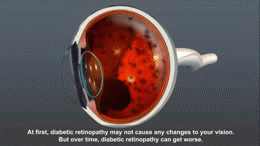
- 網膜症(視力障害・失明の原因)
- 腎症(腎不全に進行することもある)
- 神経障害(手足のしびれ・痛み、感覚喪失)
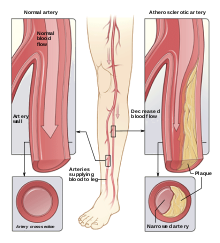
- 動脈硬化による心血管疾患(心筋梗塞、脳卒中)
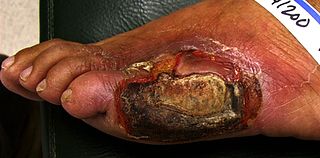
- 足病変(感染や潰瘍による重症化、壊疽)
定期的な検査・管理と合併症の早期発見が重要です。
予防と日常でできる対策
特に2型糖尿病は生活習慣の改善で発症リスクを下げられることが多いです。基本的な対策は:
- 適正体重の維持(BMI管理、体重減少が効果的)
- バランスの良い食事(過度な糖質・脂質の制限と野菜・食物繊維の摂取)
- 定期的な運動(週150分程度の中等度有酸素運動が目安)
- 禁煙、節酒
- 定期的な健康診断で早期発見・早期対応
いつ受診すべきか
次のような場合は医療機関の受診を検討してください:
- 頻尿、強い喉の渇き、原因不明の体重減少などの症状があるとき
- 健康診断で血糖値やHbA1cの異常を指摘されたとき
- 糖尿病の家族歴があり、生活習慣に不安があるとき
まとめ
糖尿病は放置すると合併症を招きやすい慢性疾患ですが、早期発見と適切な治療・生活習慣の改善でコントロール可能です。疑いがある場合や健康診断で異常を指摘された場合は、早めに医師に相談して検査・治療を受けましょう。