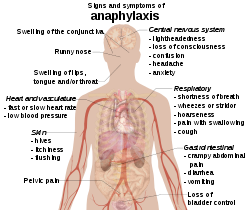
アナフィラキシーは、重篤なアレルギー反応です。アナフィラキシーは突然始まり、死に至ることもあります。アナフィラキシーには、かゆみを伴う発疹、のどの腫れ、呼吸障害、低血圧など、さまざまな症状があります。一般的な原因としては、虫刺され、食べ物、薬などがあります。
アナフィラキシーは、アレルゲン(アレルギーの原因となるもの)を食べたり、吸ったり、注射したりしたときに起こります。免疫系が過剰に反応します。特定の白血球の中から特殊なタンパク質を送り出します。これらのタンパク質は、アレルギー反応を起こしたり、反応を悪化させたりします。
アナフィラキシーは、その人の兆候や症状から診断されます。最良の治療法は、エピネフリン(アドレナリン)の注射(ショット)です。エピネフリンと一緒に他の薬を投与することもあります。
世界では、約0.05~2%の人が人生のどこかでアナフィラキシーを経験していると言われています。アナフィラキシーは、より一般的になってきているようです。
症状 — 早期に気づくために
アナフィラキシーの症状は短時間(数分〜数時間)で急速に進行します。典型的な症状には次のものがあります。
- 皮膚症状:じんましん(かゆみ、赤い発疹)、顔や唇の腫れ
- 呼吸器症状:咳、喘鳴(ぜーぜーする音)、息切れ、のどのつまる感じ、声のかすれ
- 循環器症状:めまい、ふらつき、失神、低血圧(ショック)
- 消化器症状:腹痛、嘔吐、下痢
- 全身症状:重度の不安、混乱、意識消失
のどの腫れや明らかな< a href="29447">呼吸障害、血圧低下や意識障害があれば生命に関わる危険性が高く、即時対応が必要です。
原因と誘因
アナフィラキシーを起こす代表的な原因には以下があります。
- 食べ物:ピーナッツ、木の実、甲殻類(エビ・カニ)、牛乳、卵など
- 虫刺され:特にハチなどの毒注入
- 薬:ペニシリンなどの抗生物質、非ステロイド性抗炎症薬(NSAIDs)、麻酔薬など
- ラテックス、恋愛的な接触、運動による誘発(運動誘発性アナフィラキシー)など
- 明確な原因が見つからない「特発性」アナフィラキシー
免疫の仕組み(簡単に)
アレルゲンが体内に入ると、免疫系が過剰に反応します。特定の白血球(主に肥満細胞や好塩基球)が反応して、ヒスタミンなどのタンパク質や化学物質を大量に放出します。これが血管透過性の亢進、気道の収縮、血圧の低下などを引き起こします。
診断と受診のタイミング
診断は臨床所見(兆候や症状)が中心です。症状の出現直後に医療機関を受診するか救急車を呼ぶべきです。病歴(何を摂取したか、いつ症状が出たか)と身体所見で判断し、必要に応じて血液検査(トリプターゼなど)やアレルギー検査を行います。
治療と応急処置(現場でできること)
アナフィラキシーが疑われたら、ためらわずに次を行ってください(迅速な対応が予後を左右します)。
- 最優先:直ちに医療機関へ連絡(救急車を呼ぶ)。
- エピネフリンの投与:第一選択はエピネフリンの筋肉内注射です。自己注射器(オートインジェクター)を持っている場合は指示どおり直ちに使用してください。成人では通常0.3〜0.5 mg IM、子どもは体重に応じて0.01 mg/kg(一般的に0.15 mgまたは0.3 mgの自己注射器が使用されます)を目安とします。改善がなければ5〜15分ごとに追加投与を検討します(医療機関での判断に従う)。
- 注射後も必ず救急受診すること:自己注射器で一時的に症状が改善しても、再発(二相性反応)することがあるため監視が必要です。
- 体位:意識がある場合は仰向けにして脚を少し高くする(呼吸困難や嘔吐がある場合は坐位や側臥位に)。
- 補助的治療(医療機関で):酸素投与、静脈輸液での血圧支持、気管支拡張薬(吸入 β2作動薬)、抗ヒスタミン薬やステロイドの投与など。重症では静脈内エピネフリンや気管挿管が必要になることもあります。
観察期間と二相性反応
アナフィラキシー後は数時間から24時間の観察が推奨されます。症状が一旦改善してから再び悪化する「二相性反応」が起きることがあるため、医師の判断に従って十分な時間の観察・入院が必要です。
予防と日常生活での注意
- 原因となるアレルゲンの特定と回避(食物ラベルの確認、医薬品の使用歴の管理など)。
- 過去にアナフィラキシーを起こした人は、エピネフリン自己注射器を常に携帯し、周囲の人に使い方を教えておく。自己注射器の期限切れに注意する。
- アレルギー専門医での精密検査(皮膚テスト、血液検査)および免疫療法の検討。
- 医師からの指示に基づく行動計画(アレルギー発作時の手順を文書化して家族や学校に共有する)。
まとめ
アナフィラキシーは、迅速な認識と即時の対応が生命予後を左右します。疑わしい場合はためらわずにエピネフリンを投与(自己注射器がある場合)し、すぐに救急医療を受けてください。発症後は再発の可能性があるため、適切な観察とフォローアップが重要です。